সেই ১৮৭৬ সালে অ্যাডাম হ্যামার (Adam Hammer) প্রথম আবিষ্কার করলেন যে বুকের মাঝখানে অতিরিক্ত পরিশ্রমের ফলে যে ব্যাথা উৎপন্ন হয় তা হার্টের গায়ের রক্তনালীর ব্লকের কারনে হয়। এরপর যদিও আর্থার ভাইনবার্গ (Arthur Vineburgh) ১৯৫০ সালে বুকের মধ্য থেকে ধমনী (Internal mammary artery) নিয়ে হার্টের গায়ে লাগিয়ে দিলেন, তবে এটা কার্যতঃ কোন রক্তনালীর সংযোগ করতে পারল না, কিন্ত একটা সম্ভাবনার দ্বার খুলে দিল।
ফলশ্রুতিতে গর্ডন মুরে (DW Gordon Murray) ১৯৫৩ সালে আর্টেরিয়াল গ্রাফট লাগাতে সক্ষম হলেন। এই পথ ধরে ১৯৫৫ সালে সিডনী স্মিথ (Sidney Smith) ভেইন বা শিরা দিয়ে ভেনাস গ্রাফট করতে সমর্থ হলেন। অনেকটা লোকচক্ষুর আড়ালে থেকে যায় রাশিয়ার নিকোলাই কোলেসভের (Nikolai Kolesov, 1964) করা কিছু উল্লেখযোগ্য কাজ। তিনি বিটিং হার্ট পদ্ধতিতে একগুচ্ছ অপারেশন করেন, যেখানে তিনি বুকের ভিতরের ধমনীকে হার্টের গায়ের রক্তনালীর সাহায্যে সংযোগ করতে সক্ষম হয়েছিলেন।
এরপর আর থেমে থাকতে হয়নি, ফ্যাভোলোরোর(Favoloro 1968) বিরাট সিরিজের অপারেশনগুলি বাইপাস সার্জারীকে একটা দৃঢ়ভিত্তির উপর দাড় করালেন যার উপর ভিত্তি করে বেনেটি (Benet) এবং ক্যালাফিওরি (Calafiori) ১৯৭৩ সাল থেকেই এই বিটিং হার্ট পদ্ধতিকে জনপ্রিয় করে তুলতে পেরেছিলেন।
এখন ছোট করে কেটে (Minimally invasive CABG), এন্ডোস্কপিক (Endoscopic) বা রোবোটিক (Robotic) CABG বা বাইপাস সার্জারী ক্রমশঃ জনপ্রিয় হয়ে উঠছে। একইসাথে ক্রমশঃ উন্নতি হচ্ছে ক্যাথেটার দ্বারা Stent পরানোর ক্ষেত্রটিও। ফলে কাদের জন্য বাইপাস আর কাদের জন্য স্টেন্ট (প্রচলিত ভাষায় রিং), এবং কাদের জন্য স্টেন্ট এবং বাইপাস একত্রে হাইব্রীড পদ্ধতির মাধ্যমে হার্টের রক্তসরবরাহ বাড়ানোর ক্ষেত্রে উপযোগী তার জন্য গাইডলাইন তৈরি করার প্রয়োজন হয়েছে।
বিভিন্ন গবেষণার ফলাফলের উপর ভিত্তি করে এই গাইডলাইন অনবরত উন্নয়নের মাধ্যমে এখন একটা প্রামান্য পর্যায়ে পৌছেছে।
বাইপাস সার্জারী কি?
করোনারী রক্তনালীর মূল সমস্যা হচ্ছে এর গায়ে চর্বি জমে রক্তসরবরাহে বিঘ্ন সৃষ্টি হয়। রক্তসরবরাহ স্বাভাবিক করতে প্রয়োজন হয় বাইপাস সার্জরী। এই বাইপাস সার্জারীতে মূলতঃ শরীরের অন্য অংশ থেকে সংগ্রহ করা রক্তনালী দিয়ে যেখানে ব্লক তার নীচের অংশের সাথে মহাধমনী (Aorta) বা অন্য কোন বড় রক্তনালীর সংযোগ স্থাপন করা হয়। ফলে সংযোগ দেওয়া নতুন এই রক্তনালীর মাধ্যমে হার্টের যে অংশে রক্ত সরবরাহ কম সে অংশে রক্ত স্বভাবিকভাবে পৌঁছাতে পারে।
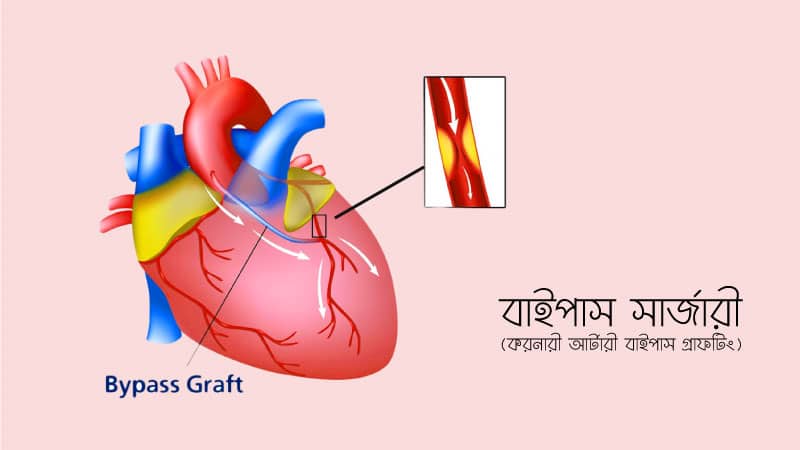
আর্টারী বা ভেইন উভয়ই এই কাজে ব্যবহৃত হতে পারে, তবে আগের দিনে আর্টারী ভেইনের থেকে বেশীদিন টিকত থাকতো। তবে এখন দেখা যাচ্ছে ভেইনকে যদি সুন্দরভাবে সংগ্রহ এবং সংরক্ষন করা যায় তবে এটাও দীর্ঘদিন কার্যকরী থাকে।
বুকের ভিতর থেকে একটি বা দুইটি আর্টারি নিয়ে, পা অথবা হাত থেকে ভেইন নিয়ে, আবার কোন কোন ক্ষেত্রে হাত থেকে রেডিয়াল আর্টারি অথবা পেট থেকে আর্টারি নিয়ে এই বাইপাস অপারেশন করা হয়।
কেন বাইপাস সার্জারী করা হয়?
যেসকল কারনগুলোতে বা যেসকল পরিস্থিতিতে চিকিৎসা পদ্ধতি হিসাবে বাইপাস অপারেশন করা হয় তার মধ্যে প্রধানতঃ
- পরিশ্রমের ফলে উদ্ভূত বুকের ব্যাথা নিরসন অথবা ক্ষেত্রবিশেষে বিশ্রামে থাকা অবস্থায় উদ্ভূত বুকের ব্যাথা নিরসন।
- হার্ট এটাক অথবা হার্ট ফেইলিওর চিকিৎসায়
- হার্টের মারাত্মক ধরনের ছন্দপতন থেকে বাঁচার জন্য
- আয়ু বৃদ্ধির জন্য
- হার্টের কারনে নষ্ট হয়ে যাওয়া কর্মক্ষমতা বাড়ানোর জন্য উল্লেখযোগ্য।
কাদের জন্য বাইপাস অপারেশন?
হার্টের রক্তনালীর ব্লকের চিকিৎসার জন্য মূলত তিনটি পদ্ধতি রয়েছে যেমনঃ
- শুধুমাত্র ঔষধ সেবনের মাধ্যমে,
- স্টেন্ট পরানোর মাধ্যমে এবং
- বাইপাস সার্জারীর মাধ্যমে।
তবে রক্তনালীর রক্ত সঞ্চালনকে স্বাভাবিক করতে রিং বা স্টেন্ট ব্যবহার একটি ভুল টার্ম। এটাকে সহজ একটা পদ্ধতি হিসাবে দেখানোর জন্য এই নামকরন করা হয়েছে। এখানে যেটি ব্যবহার করা হয় তা অনেকটা টিউবের মত, এবং এই পদ্ধতি ব্যবহারেও যথেষ্ট জটিলতা হতে পারে।
বিভিন্ন ধরনের ট্রায়ালে (RITA, BARI, CABRI, ERACHI, GABI, EAST ইত্যাদি) বেশ কয়েকটি বিশেষ ক্ষেত্রে দেখা গেছে বাইপাস সার্জারী স্টেন্টের চেয়ে ভাল এবং দীর্ঘমেয়াদি ফলাফল দেয়। যেমনঃ
- হার্টের বাম দিকের প্রধান ধমনী অথবা এর দুইভাগের গোড়ার দিকে ৫০% এর উপরে ব্লক।
- তিনটি রক্তনালীতেই ৬০% অথবা বেশী ব্লক।
- বিশেষ করে ডায়াবেটিক রোগিদের ক্ষেত্রে
- এবং বামদিকের ভেন্ট্রিকলের ইজেকশন ফ্রাকশন ৫০% এর কম হলে।
কারা বাইপাসের জন্য ঝুঁকিপূর্ণ রোগী?
সব অপারেশনেরই কমবেশি ঝুঁকি আছে তবে, বাইপাস সার্জারী যেহেতু একটা বড় ধরনের অপারেশন তাই এতে ঝুঁকির পরিমান তুলনামূলকভাবে বেশী। তার পরেও কিছু রোগীর ক্ষেত্রে এমন একটা সময় আসে যখন অপারেশন করা ছাড়া আর কোন বিকল্প থাকে না। যেখানে অপারেশন ছাড়া মৃত্যুর সম্ভাবনা অত্যন্ত বেশী, সেখান সামান্য বাঁচার সুযোগ থাকলেও অপারেশনের সিদ্ধান্ত নেওয়া উচিৎ।
বাইপাস সার্জারীর জন্য যারা ঝুঁকিপূর্ণঃ
- একিউট করনারী সিন্ড্রোম যেখানে স্টেন্টিং ফেইল করেছে অথবা করোনারী রক্তনালী এর ফলে ফুটা হয়ে গিয়েছে
- মারত্মক ধরনের বামদিকের হার্টের অংশের ফেইলিওর
- যদি ইজেকশন ফ্রাকশন ২০% এর নীচে থাকে
- দ্বিতীয়বার করোনারি সার্জারি
- করনারী বাইপাসের সাথে হার্টের অন্য অপারেশন করতে হচ্ছে এমন একটা অবস্থা
- হার্ট এটাকের ফলে হার্টের ভিতরের দেওয়ালে ফুটা হয়ে গেলে (Ventricular septal rupture, VSR)
- ভাল্ভের ক্ষতি হলে (Ischemic mitral regurgitation)
- হার্ট ফেইলিওরের ফলে বিভিন্ন অঙ্গের রক্তসরবরাহ কমে গিয়ে (Low output syndrome, LOS ) কিডনী, লিভার বিকল হয়ে পড়লে।
চেষ্টা করা উচিৎ যাতে এরকম একটা পর্যায়ে যাবার আগেই যথাযত ব্যবস্থা নেওয়ার যায়, আর এরকম পর্যায়ে যদি এসেই যায়, সেক্ষেত্রে শেষ চেষ্টা হিসাবে সার্জারীর আশ্রয় নেওয়া ছাড়া কোন উপায় থাকেনা যদিও রোগীর মৃত্যু হবার সম্ভাবনা অত্যন্ত বেশী থাকে এক্ষেত্রে।
কোথায় বাইপাস একেবারেই করা যায়না?
যদিও বাইপাস সার্জারীর জন্য বয়স কোন প্রতিবন্ধকতা নয়, তবে রোগী যদি অতিশয় দুর্বল হয়ে থাকে তবে তার বেঁচে থাকার সম্ভাবনা অত্যন্ত কম, এক্ষেত্রে বাইপাস করার কোন সম্ভাবনা থাকেনা।
আবার অন্য কোন রোগের কারনে যদি মারাত্মক ধরনের কিডনী বা লিভার ফেইলিওর হয় অথবা ক্যান্সারের শেষ পর্যায় অবস্থায় থাকে সেক্ষেত্রেও বাইপাস সার্জারী করা সম্ভব নয়।
হার্টের ডান দিকের প্রেসার যদি এতটাই বেশী থাক যা নিরাময়ের অনুপযুক্ত এরকম অবস্থায়ও বাইপাস সার্জারী সম্ভব হয়না। সেসব ক্ষেত্রে হার্ট অথবা হার্ট-লাংস ট্রান্সপ্লান্তেশনের ব্যবস্থা করতে হয়।
বিকল্প চিকিৎসা পদ্ধতি
অনেক ক্ষেত্রেই বিকল্প চিকিৎসা হিসাবে লেজার দিয়ে টি এম আর (Transmyocardial Laser Revascularization) স্টেম সেল থেরাপি, জীন থেরাপি নিয়ে চেষ্টা চলছে। এইসব পদ্ধতিগুলো আরও উন্নত হবে হয়ত ভবিষ্যতে। সামনের দিনের মেডিক্যাল সায়েন্স অনেকটাই মলিকিউলার বায়োলজির উপর নির্ভরশীল হয়ে পড়বে সন্দেহ নাই।
পরবর্তী চিকিৎসা
অপারেশনের অব্যবহিত পরেই কোন কোন ক্ষেত্রে হেপারিন ইঞ্জেকশন দিয়ে রাখতে হয়। রক্তনালীর ভিতর থেকে চর্বি ফেলে দিতে হলে ওয়্যার ফেরিন জাতীয় ঔষধ প্রয়োজন অনুযায়ী খেতে হয়। ক্লপিডোগ্রেল, এস্পিরিন জাতীয় ঔষধ সারাজীবন খেতে হয়।
রক্তে চর্বির মাত্রা কমিয়ে রাখার জন্য স্টাটিন জাতীয় ঔষধ, হার্টের ছন্দের মাত্রা নিয়ন্ত্রনের জন্য বেটা-ব্লকার, এন্টি ফেইলিউর জাতীয় ঔষধ খেতে হয়। সারাজীবন ডায়াবেটিস, উচ্চ রক্তচাপ, কিডনী বা থাইরয়েড রোগ নিয়ন্ত্রনে রাখতে হয়।
পরিমিত ব্যায়াম, হাটার অভ্যাস বজায় রাখা, খাদ্য নিয়ন্ত্রন করা, ওজন নিয়ন্ত্রন করা, ধুমপান পরিহার করা, তামাকজাতীয় কোন নেশা না করা, এলকোহলের পরিমান কমানো (রেড ওয়াইন কম মাত্রায় খাওয়া যেতে পারে যাদের ধর্মে অনুমতি দেওয়া আছে) সহ সকল নির্দেশনা চিকিৎসকের অনুমতিক্রমে মেনে চলতে হবে।
শেষ কথা
হতাশ হবার কিছু নেই। একবার বাইপাস করে আবার ব্লক হতে পারে সেক্ষেত্রে কোন কোন অবস্থায় স্টেন্ট লাগানো যেতে পারে অথবা প্রযোজনীয় ক্ষেত্রে আবারও বাইপাস করা যেতে পারে। প্রয়োজনে এসিস্ট ডিভাইস, টোটাল আর্টিফিশিয়াল হার্ট, হার্ট ট্রান্সপ্লান্টেশন করা যায়।
আধুনিক চিকিৎসা বিজ্ঞানের অন্যতম লক্ষ মানুষকে দীর্ঘায়ু প্রদান করা আর সে লক্ষেই পরিচালিত হচ্ছে সকল কর্মযজ্ঞ। তবে আপনারও রয়েছে কিছু গুরুত্বপূর্ণ ভুমিকা। স্বাস্থ অথবা হার্ট যেটাই ধরুন না কেনো সুস্থ্য রাখতে দরকার পরিচর্যা আর সেটা আপনাকেই করতে হবে।