লাইফ সাপোর্ট (Life Support) বহুল ব্যবহৃত একটি শব্দ, কিন্তু বলতে গেলে মোটামুটি সকলের কাছেই একটি অস্পষ্ট ধারনা। মেডিক্যাল কমিউনিটির বাইরে এর সম্বন্ধে ধারনা, এর ব্যবহার, অপব্যবহার, আইনগত দিক সহ প্রচলিত ধ্যান-ধারনা নিয়ে বিভ্রান্তি রয়েছে। এ কারনে লাইফ সাপোর্ট বিষয়টি নিয়ে এই প্রবন্ধে সংক্ষিপ্ত আকারে সহজভাবে উপস্থাপন করার চেষ্টা করা হয়েছে।
লাইফ সাপোর্ট আসলে কি?
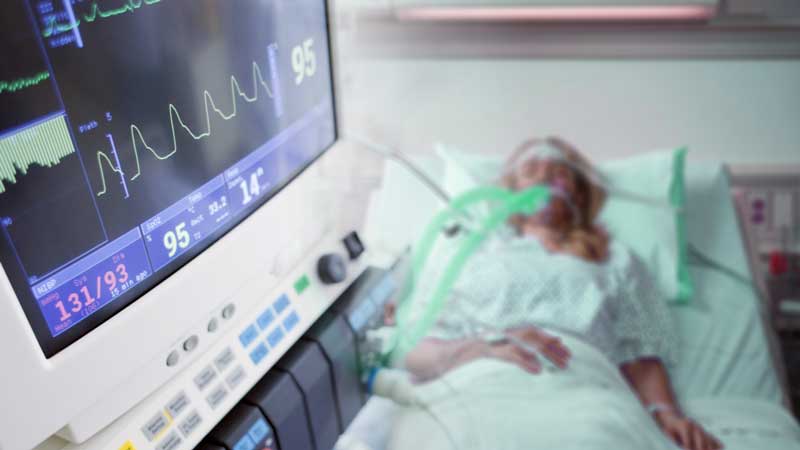
যখন শরীরের এক বা একাধিক অঙ্গপ্রত্যঙ্গ নষ্ট হয়ে যায় তখন জীবন বাঁচিয়ে রাখার তাগিদে বিভিন্ন যন্ত্রপাতি ব্যবহার করে তাকে টিকিয়ে রাখা হয়। এটাকেই লাইফ সাপোর্ট বলে। এটা স্বল্পমেয়াদী বা দীর্ঘমেয়াদী হতে পারে।
মূল উদ্দেশ্য হচ্ছে ক্ষতিগ্রস্ত অঙ্গ বা তন্ত্রকে যথেষ্ট সময় দেওয়া যাতে ঐ অঙ্গটি পুনরায় কর্মক্ষম হয়ে স্বাভাবিক অবস্থায় ফিরে আসতে পারে অথবা ট্রান্সপ্লান্টেশনের মাধ্যমে প্রতিস্থাপিত হতে পারে। অঙ্গগুলির মধ্যে হার্ট, লাংস, কিডনী ইত্যাদিই প্রধান তবে কৃত্রিমভাবে শরীরের পুষ্টি, পানি এবং লবণের মাত্রা নিয়ন্ত্রণ করাও লাইফ সাপোর্টের আওতায় আসে। নিম্নলিখিত পদ্ধতিগুলো সাধারনভাবে লাইফ সাপোর্ট হিসাবে ধরা হয়।
বেসিক লাইফ সাপোর্ট (Cardiopulmonary resuscitation, CPR)
কার্ডিয়াক এরেস্ট বা হঠাৎ করে হার্ট বন্ধ হয়ে যাওয়া অনেক কারণেই হতে পারে। হার্টের রক্তনালীতে ব্লক থাকা, ছন্দপতন হওয়া, লবনের তারতম্য, ইলেকট্রিক শক, লাংসের রোগের কারনে হার্ট বন্ধ হয়ে যেতে পারে। কোন যন্ত্রপাতি ছাড়াই যে পদ্ধতির মাধ্যমে হার্ট এবং লাংসের কাজ ফেরত আনা হয় সেটাই বেসিক লাইফ সাপোর্ট।
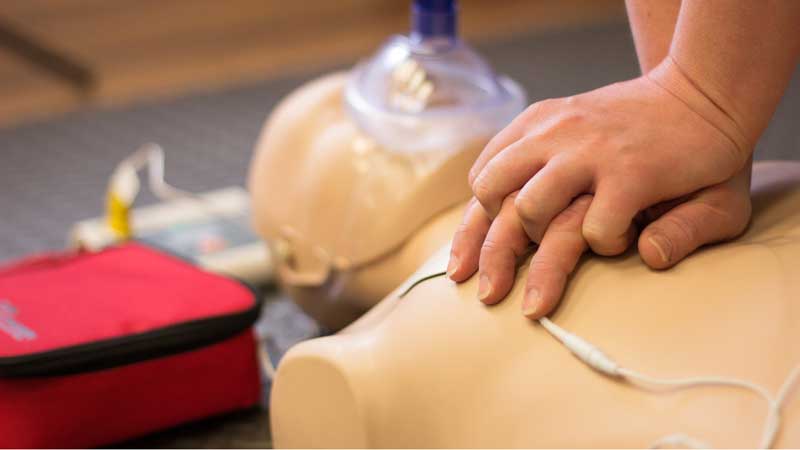
আগে ABC (Airway, Breathing, Circulation) এই ক্রমানুসারে ব্যবহার করলেও বর্তমানে CAB এই ক্রমানুসরন করা হচ্ছে। এতে বুক চেপে চেপে হার্টকে সচল করা হয়( বয়সানুসারে এটা মিনিটে ১০০ থেকে ১৩০বার হতে পারে, মুখ দিয়ে শ্বাসনালীতে বাতাস পাম্প করা হয়( প্রতি ১৫ বার হার্ট চাপার পর ২বার শ্বাস দেওয়া হয়)। অনেক সময় এতেই হার্ট এবং লাংসের কাজ ফেরত আসতে পারে নইলে পরবর্তী ধাপে যেতে হবে।
শুধুমাত্র চিকিৎসকই নয়, বেসিক লাইফ সাপোর্ট দেওয়ার জন্য টেকনিশিয়ান, নার্স, ভলান্টিয়ার, এ্যাম্বুলেন্স ড্রাইভার ইত্যাদি বিভিন্ন গোষ্ঠিকে প্রশিক্ষন দেওয়া হয় এবং বিদেশে বিভিন্ন শপিং মলে ডিফিব্রিলেটরসহ রিসাসসিটেশন টিম অপেক্ষমান থাকেন। এর ফলে অকস্মাৎ মৃত্যুর হাত থেকে অনেক মানুষকে রক্ষা করা সম্ভব হচ্ছে।
অ্যাডভান্সড লাইফ সাপোর্ট
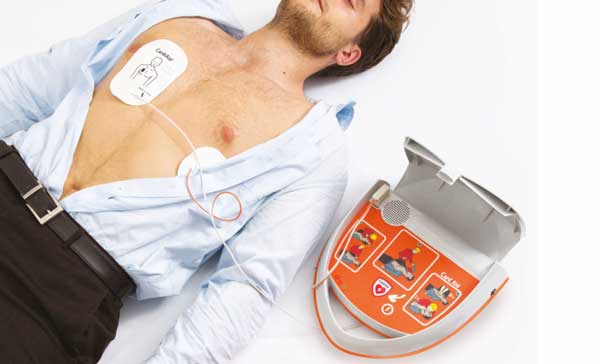
অনেকসময় বেসিক লাইফ সাপোর্ট জীবন বাঁচিয়ে রাখলেও এটা হার্টের মূল সমস্যা যেমন মারত্মক ধরনের ছন্দপতন নির্মূল করতে পারেনা। এক্ষেত্রে ডিফিব্রিলেটর (Defibrillator) মেসিনের সাহায্য নিয়ে বুকের উপর ইলেকট্রিক শক প্রয়োগ করা হয়। এতে বড় ধরনের কারেন্টের প্রভাবে হার্টের সমস্ত ইলেক্ট্রিক্যাল কার্যক্রম সাময়িকভাবে বন্ধ হয়ে যায়, অব্যবহিত পরেই হার্ট তার নিজস্ব ছন্দে আবার কাজ শুরু করে। এ ছাড়াও হার্টকে সচল রাখার জন্য নানাবিধ ঔষধ প্রয়োগ, হার্ট ও লাংসের মনিটরিং ইত্যাদি করা হয়।
কৃত্রিম শ্বাসযন্ত্র (Ventilator)
প্রথমে চেষ্টা করতে হবে অক্সিজেন থেরাপি, নন-ইনভাসিভ ভেন্টিলেশন, তারপর মেকানিক্যাল ভেন্টিলেশন এই সিকোয়েন্সে। কোন কোন সময় সংকটাপন্ন রোগীদের ক্ষেত্রে সরাসরি মেকানিক্যাল ভেন্টিলেশনে চলে যেতে হয়। বিভিন্ন রকম ভেন্টিলেশন এর মোড (Mode) রয়েছে, এছাড়া বয়ষ্ক এবং বাচ্চাদের জন্য আলাদা ভেন্টিলেটর রয়েছে।

প্রয়োজনানুসারে কখনও Assist Control, Synchronized intermittent mandatory ventilation (SIMV), Inverse ratio ventilation (IRV), Pressure controlled ventilation (PCV), Pressure Support ventilation (PSV), High frequency ventilation (HFV) ইত্যাদি ব্যবহার করতে হয়। ভেন্টিলেটর শুধুমাত্র লাংস কে সহায়তা দিতে পারে।
ECMO (Extracorporeal membrane Oxygenation)
এই যন্ত্রের সাহায্যে হার্ট ও লাংস অথবা শুধুমাত্র লাংসকে সাপোর্ট দেওয়া হয়। বিভিন্ন ধরনের ECMO আছে। যেমন ভেনোভেনাস( Venovenus) শুধুমাত্র লাংসকে সাপোর্ট দেওয়ার জন্য, আবার ভেনো আর্টেরিয়াল( Venoarterial) ECMO দিয়ে হার্ট- লাংস উভয়কেই সাপোর্ট দেওয়া যায়।
IABP (Intraaortic Balloon Pump)
ঔষধ পত্র দেওয়ার পরও হার্ট ঠিকমত পাম্প করে শরীরে রক্তসরবরাহ ঠিক না রাখতে পারলে সাধারনত এই মেশিন ব্যবহার করা হয়। হার্টের পাম্প করার ক্ষমতাকে এটা বাড়িয়ে তুলতে সাহায্য করে। সাধারনত ১ঃ১,২ঃ১,৩ঃ১, ৪ঃ১ ইত্যাদি অনুপাতে এই মেশিন কাজ করে। প্রত্যেকটা বীটকেই সাহায্য করতে হলে ১:১ অনুপাত ব্যবহার করা হয়, ৪ঃ১ অনুপাতের পর সাধারণত আর মেশিন লাগে না।
এসিস্ট ডিভাইস (Assist Devices)
হার্টের কাজকে আরও সাহায্য করার জন্য রয়েছে বিভিন্ন ধরনের এসিস্ট ডিভাইস। হার্টের বাম দিককে সাহায্য করার জন্য রয়েছে (LVAD- Left Ventricular Assist Device), ডান দিককে সাহায্য করার জন্য রয়েছে (RVAD- Right Ventricular Assist Device) অথবা উভয় ভেন্ট্রিকলকে সাহায্য করার জন্য (Biventricular Assist Device). কোন কোন ক্ষেত্রে এটাই হয়তো তার সর্বশেষ চিকিৎসা (Destination Therapy)।
আবার কোন কোন ক্ষেত্রে প্রতিস্থাপনযোগ্য হার্ট পাওয়া গেলে হার্ট ট্রান্সপ্লাটেশন করা হয় (Bridge Therapy)। কোন কোন সময় সম্পুর্ন কৃত্রিম হার্ট (Jarvik 27, Abiomed) লাগানো হয় এবং সুবিধামত ডোনার পেলে হার্ট প্রতিস্থাপন করা হয়। হার্ট প্রতিস্থাপনের ফলাফল ভাল তবে আনুষঙ্গিক খরচ কিছুটা বেশী।
আরো পড়তে পারেনঃ আবিষ্কারের কাহিনী-কৃত্রিম হার্ট ভাল্ভ
ডায়ালাইসিস (Dialysis)
কিডনীর কার্যক্রমকে সহায়তা বা প্রতিস্থাপনের জন্য রয়েছে বিভিন্ন ধরনের ডায়ালাইসিস যেমন পেরিটোনিয়াল ডায়ালাইসিস, হেমোডায়ালাইসিস। SLED (Sustained Low Efficiency Dialysis) অপেক্ষাকৃত কম ব্লাড প্রেসারেও কার্যকরী হয়। এছাড়া রয়েছে CRRT (Continuous Renal Replacement Therapy), Ambulatory Peritoneal Dialysis ইত্যাদি।
প্রতিকারযোগ্য কিডনী রোগের ক্ষেত্রে হয়ত কয়েকবার ডায়ালাইসিসের পর রোগী সম্পুর্ন সুস্থ হয়ে উঠতে পারে, তবে কিডনির শেষ অবস্থায় (ESRD- End Stage Renal Disease) এর ক্ষেত্রে নিয়মিত ডায়ালাইসিস অথবা কিডনী প্রতিস্থাপন ই একমাত্র চিকিৎসা।
বিকল্প খাওয়ার ব্যবস্থা (Alternative Feeding)
মুখে খাওয়া ছাড়াও বিভিন্ন উপায়ে শরীরের পুষ্টি বজায় রাখা যায়, পানিশুন্যতা, লবনের হ্রাসবৃদ্ধি রোধ করা যায়। মুখে গিলতে না পারলে পাকস্থলী অথবা ক্ষুদ্রান্তে খাবার পৌছানোর জন্য Tube Gastrostomy, Tube Jejunostomy করা যায়।
যদি অন্ত্র বা পাকস্থলীর কাজ সাময়িকভাবে একেবারেই বন্ধ থাকে তাহলে Total parenteral nutrition (TPN) এর মাধ্যমে শিরার ভিতর প্রয়োজনীয় পুষ্টি প্রবেশ করানো যায়। সতর্ক না থাকলে এতে ইনফেকশন, লবনের তারতম্য সহ নানা ধরনের জটিলতা তৈরী করতে পারে।
লাইফ সাপোর্ট সংক্রান্ত আইনগত দিক
রোগীর অধিকার আছে তাকে রিসাসসিটেট করা হবে কি হবে না এ ব্যাপারে পুর্বসিদ্ধান্ত নেবার। অনেকেই জানেন তার এমন রোগ হয়েছে যা নিরাময়যোগ্য নয় এবং তার জীবনকাল বৃদ্ধি করলেও তিনি সচেতন বা সজ্ঞানভাবে কোন কাজ করতে পারবেন না।
তিনি কোমা (Comma) স্টেজে যাবার পুর্বেই অছিয়ত করে যেতে পারেন তাকে রিসাসসিটেট না করার জন্য (NTS- Not to resuscitate) অথবা (NTI- Not to intubate) এক্ষেত্রে চিকিৎসক ব্যাপারটাকে বুঝে দেখবেন যে তার কন্ডিশন আসলেই এরকম কিনা এবং পরিস্থিতি অনুযায়ী তার নিকটাত্মীয়দের সঙ্গে পরামর্শ করে সিদ্ধান্ত গ্রহন করবেন।
লাইফ সাপোর্ট একটা ব্যয়বহুল, এবং অনিশ্চিত চিকিৎসা। নাজুক পরিস্থিতিতে এখানে চিকিৎসা নিতে হয় সুতরাং লাইফ সাপোর্টে দেওয়ার সিদ্ধান্ত, সেটা অব্যাহত রাখার সিদ্ধান্ত এবং লাইফ সাপোর্ট থেকে প্রত্যাহার করার সিদ্ধান্তও অনেক জটিল। এখানে সিদ্ধান্ত নেওয়ার জন্য হেলথ কেয়ার প্রভাইডার (চিকিৎসকদের টীম) রোগীর আত্মীয়স্বজন, সাক্ষী সবদ, প্রয়োজনে আদালতের সিদ্ধান্তও নিতে হয়।
যদি নিশ্চিত হওয়া যায় রোগীর ব্রেন ডেথ হয়ে গেছে, কিন্তু হার্ট লাংস কৃত্রিম মেশিনের সাহায্যে তখনও চালু আছে তখন তার লাইফ সাপোর্ট খুলে দেবার সময়। বিভিন্নভাবে টেস্টের মাধ্যমে ব্রেন ডেথ (Brain Death) নিশ্চিত করা হয়। এগুলোর মধ্যে Apnea test, Caloric Test, Doll’s eye movement উল্লেখযোগ্য।
বিদেশে এসব রোগীদের উইল করা থাকে ট্রান্সপ্লান্টেশনের জন্য বিভিন্ন অঙ্গ প্রদানের যাতে নিজের মৃত্যু হলেও অন্য রোগীদের কাজে লাগে এসব অঙ্গ প্রত্যঙ্গ। আমাদের দেশের প্রেক্ষিত অবশ্য ভিন্ন, এখানে নানাবিধ সামাজিক, ধর্মীয়, সাংস্কৃতিক বাধা বিপত্তি কাজ করে। বিশ্বে ট্রান্সপ্লান্ট সার্জারী ধীরে ধীরে এগিয়ে যাচ্ছে আর আমরা পিছুতে পিছুতে গর্তে পড়ে যাচ্ছি।
লাইফ সাপোর্ট সংক্রান্ত অপপ্রচার
আইসিইউ তে ব্যবসা হয়না এমন কথা জোর দিয়ে বলার উপায় নেই। আই সি ইউতে সংকটাপন্ন রোগীরাই চিকিৎসা নিয়ে থাকেন। মৃত্যুহার স্বাভাবিকভাবেই বেশী, এটা মেনে নিয়েই আপনাকে চিকিৎসা নিতে হবে। রোগী মারা গেলে রোগীর আত্মীয়স্বজন নয়, এক ধরনের মাস্তান শ্রেনী গড়ে উঠেছে, যারা গন্ডগোল বাঁধিয়ে টাকা আদায়ের চেষ্টা করে। রোগীর প্রকৃত আত্মীয়স্বজন খুব কম টাকায় পায়, বেশীরভাগ টাকায় যায় এই মাস্তান শ্রেনীর পকেটে।