সারোগেসি (Surrogacy) বাংলায় যাকে বলে ’জরায়ু ভাড়া’ বা ’মাতৃত্ব ভাড়া’! গর্ভ ভাড়াও বলা যেতে পারে। বর্তমান সময়ে সন্তান জন্মদানের জন্য সবচেয়ে আলোচিত ও বিকল্প পদ্ধতি এটি। বলতে পারেন যে, যেখানে জনসংখ্যা বৃদ্ধির চাপে হিমশিম খাচ্ছে কোন কোন দেশ, সেখানে সন্তান উৎপাদনের নতুন পদ্ধতি বা বিকল্প পদ্ধতি নিয়ে গবেষণা বা আলোচনা একপ্রাকর বাহুল্যই মনে হতে পারে।

তবে আপনার আমার চোখে যাই হোক না কেন, নিঃসন্তান দম্পতির কাছে ’সারোগেসি’ অনেকটা হাতে চাঁদ পাওয়ার মতই একটি ঘটনা। আজকের এই লেখাটিতে সারোগেসি বা মাতৃত্ব ভাড়া নিয়ে বিস্তারিত ধারণা দেওয়ার চেষ্টা করা হয়েছে।
| এ সম্পর্কিত আরো নিবন্ধ |
|---|
| একটোপিক প্রেগনেন্সি; দরকার বাড়তি সতর্কতা! আপনার শিশুর মানসিক বিকাশ ঠিকমত হচ্ছে তো? |
সারোগেসি বা মাতৃত্ব ভাড়া কি?
জরায়ু ভাড়া নেওয়া হয় গর্ভধারনের জন্য। সহজ ভাষায় বলতে গেলে অর্থের বিনিময়ে বা অন্য কোন শর্তে অথবা সেচ্ছায় কোন নারী তার গর্ভে ধারণ করেন অন্য কোন দম্পতির সন্তান। এখানে যার জরায়ু ভাড়া নেওয়া হয় তার জেনেটিক্যালি কোন অংশগ্রহন থাকে না। তিনি শুধু ক্যারিয়ার হিসাবে তার জরায়ু ভাড়া দেন বা বাচ্চা জন্মদানের জন্য ব্যবহার করতে দেন।
শরীরের বাইরে অর্থাৎ ল্যাবে ডিম্বানু এবং শুক্রানুর মিলন ঘটিয়ে জাইগোট (Zygote) তৈরি করা হয়। এরপর যখন ১০-১২ টা কোষের সৃষ্টি হয় তখন সেটাকে কৃত্রিমভাবে জরায়ুতে প্রবেশ করিয়ে গর্ভাবস্থা তৈরি করা হয়। সময়ের সাথে সাথে বাচ্চা পরিপুর্ন হবার পর সিজার অথবা নরমাল ডেলিভারির মাধ্যমে সন্তান ভূমিষ্ট করানো হয় এবং মায়ের কাছে শিশুটিকে হস্তান্তর করা হয়।
যেভাবে সারোগেসি পদ্ধতির শুরু
সারোগেসির শুরুটা জানতে হলে আমাদের আগে জানতে হবে আই ভি এফ (IVF) বা ইনভিট্রা ফার্টিলাইজেশেন পদ্ধতি সম্পর্কে। কি এই আই.ভি.এফ পদ্ধতি?
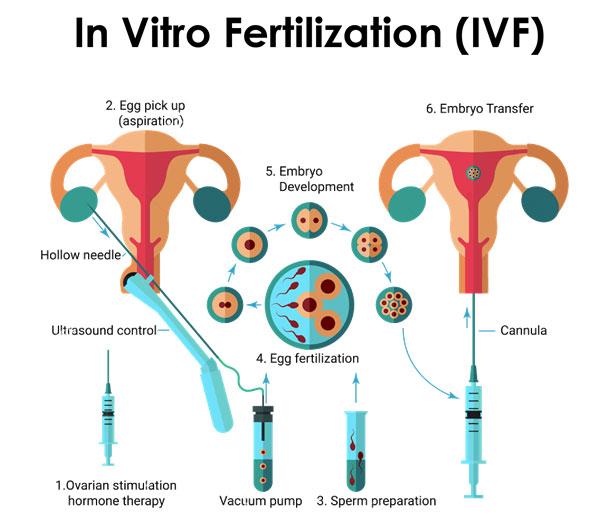
ইনভিট্রা ফার্টিলাইজেশেন বা আই ভি এফ (IVF) একটি চিকিৎসা পদ্ধতি যার মাধ্যমে বাবার শুক্রাণুর সাথে মায়ের ডিম্বানু কৃত্রিমভাবে নিষিক্ত করে মানব ভ্রূণ তৈরি করা হয়। কিন্তু সমস্যা দেখা দেয় অন্যখানে, বেশিরভাগ ক্ষেত্রে টেস্ট-টিউবে তৈরি ভ্রূন মায়ের গর্ভে প্রতিস্থাপন করলেও তা বার বার নষ্ঠ হয়ে যায়, কারন এ ধরনের চিকিৎসার জন্য যারা আসেন তাদের অধিকাংশেরই গর্ভসংক্রান্ত দুর্বলতা বা অন্য কোন না কোন জটিলতা থাকে।
এই জটিলতা থেকে উদ্ধার করতে অবশেষে গবেষকরা খুজে পেলেন সারোগেসি পদ্ধতি। ১৯৮৫ সালে প্রথম ভ্রূন প্রতিস্থাপন করা হয় সারোগেট মায়ের জরায়ুতে, যেখানে বাবা এবং মা থেকে নেওয়া শুক্রানু ও ডিম্বানু আইভিএফ এর মাধ্যমে ভ্রূণে রুপান্তর হওয়ার পরে বেড়ে ওঠে অন্য নারীর শরীরে। তাই সারোগেসি ও আইভিএফ পদ্ধতি দুটি ওতপ্রতোভাবে জড়িত। একটি না বুঝলে অন্যটি বোঝা সম্ভব নয়।
সারোগেট মা হতে বা জরায়ূ ভাড়া দিতে শর্ত
সরাবিশ্বের মধ্যে ভারতে সারোগেসি পদ্ধতিতে সন্তান জন্মদানের খরচ কম। তাই সারা বিশ্ব থেকে নিঃসন্তান দম্পতিরা ভিড় করেন এই দেশটিতে। তবে বেশ কিছু সমস্যার পরে সে দেশের সরকার কিছু নিয়ম বা শর্ত চালু করেছে সারোগেসির ক্ষেত্রে। তবে একজন সারোগেট মা হতে সাধারন ও অপরিহার্য যে শর্ত তা সব দেশের জন্যই এক।
- যার পুর্বের সন্তান জন্মদানের অভিজ্ঞতা রয়েছে।
- গর্ভাবস্থার ফলে যার স্বাস্থ্যঝুকি যার জন্য কম।
- স্বেচ্ছায় সারোগেট মা হতে রাজি আছেন।
- প্রপ্ত বয়ষ্ক হতে হবে।
এক্ষেত্রে সারোগেট মা লিখিতভাবে শুধুমাত্র গর্ভাবস্থা এবং প্রসবকালীন চিকিৎসা খরচ গ্রহণ করতে পারবেন। চিকিৎসা ব্যাতিত অন্য কোন খরচ গ্রহণ করতে পারবেন না। এই সকল বিষয়গুলো ভালভাবে জেনে ও বুঝে একজন সারোগেট মা সম্মতিপত্রে সাক্ষর করবেন।
কাদের সারোগেট মায়ের প্রয়োজন হয়?
যেসব নরীদের ডিম্বাণু উৎপাদনের ক্ষমতা আছে কিন্তু জটিলতা বা অন্য কোন সমস্যার কারনে গর্ভধারণ করতে পারেন না তাদের জন্য সারোগেট মায়ের প্রয়োজন হয়। এছাড়াও সে সকল কারনে সন্তান জন্মদানের জন্য সারোগেট পদ্ধতি বা গর্ভ ভাড়ার প্রয়োজন হয় তা নিচে উল্লেখ করা হলো।
- যদি জরায়ু না থাকে অথবা কোন সমস্যার কারনে অপারেশন করে জরায়ু ফেলে দেওয়া হয়।
- ক্যান্সার কেমোথেরাপি দেওয়ার পুর্বে সংরক্ষিত ডিম্বাণু দ্বারা গর্ভধারণের ক্ষেত্রে।
- মৃত্যুর পূর্বে সংরক্ষিত শুক্রাণু থেকে সন্তান জন্মদানের ক্ষেত্রে।
- দান করা শুক্রানু/ডিম্বাণু নিষিক্তকরনের ক্ষেত্রে।
- বারবার স্বাভাবিক উপায়ে সন্তান ধারণের চেষ্টা করা সত্ত্বেও মিসক্যারেজ হয়ে যাওয়া।
- এমন কোন জটিলতা যা গর্ভধারণে বাধা হয়ে দাঁড়িয়েছে।
- যদি গর্ভধারণ করলে নারীর শারীরিক জটিলতা সহ জীবননাশের সম্ভাবনা থাকে।
- IVF চিকিৎসাতেও যদি গর্ভধারণ সম্ভব না হয়।
- অকাল মেনোপজ।
বিদেশে বা যে-সকল দেশে একই লিঙ্গের বিবাহ প্রচলিত রয়েছে সে-সকল দেশে দান করা শুক্রাণু/ডিম্বাণু থেকে জাইগোট তৈরির পর সারোগেট মায়ের গর্ভে তা স্থাপন করা হয় বাচ্চা স্বাভাবিকভাবে বেড়ে উঠার জন্য।
সারোগেসির ধরন বা প্রকারভেদ
পদ্ধতি অনুযায়ী সারোগেসি মূলত দুই ধরনের হয়ে থাকে। নিচে দুটি ধরন নিয়েই সংক্ষিপ্ত আলোচনার মাধ্যমে আপনাদের একটি ধারণা দেওয়ার চেষ্টা করা হয়েছে।
প্রথাগত (Traditional) সারোগেসি
সারোগেসির মাধ্যমে সন্তান ধারণের শুরুটা হয় প্রথাগত সারোগেসি পদ্ধতির মাধ্যমে। পুরুষের শুক্রাণু আর সারোগেট নারীর ডিম্বাণু থেকে যে শিশুর জন্ম হয় তাকে বলা হয় ট্রাডিশনাল বা পার্শিয়াল সারোগেসি পদ্ধতি। এই পদ্ধতির মাধ্যমে সন্তান ধারণের ক্ষেত্রে স্ত্রী বা মায়ের কোনো ভূমিকা থাকেনা।
যেহেতু ডিম্বাণু ও গর্ভ দুটোই নেওয়া হয় সারোগেট মায়ের কাছ থেকে তাই প্রথাগত সারোগেসির মাধ্যমে জন্ম নেওয়া সন্তানের বায়োলজিকাল মা হন সারোগেট মাদার।
গর্ভকালীন (Gestational) সারোগেসি
বর্তমান সময়ে বিকল্প উপায়ে সন্তান জন্মদানের সবচেয়ে বহুল ব্যবহৃত পদ্ধতিই হলো গর্ভকালীন সারোগেসি বা পূর্ণ সারোগেসি এবং এটাই সারোগেসির আধুনিক পদ্ধতি। এক্ষেত্রে আইভিএফ বা অন্য যে কোন পদ্ধতিতে মায়ের ডিম্বাণুর সাথে বাবার শুক্রাণু নিয়ে ভ্রূণ তৈরি করা হয়। এরপর সেই ভ্রূণ সারোগেট মায়ের জরায়ুতে প্রতিস্থাপন করা হয়।
সারোগেট মায়ের কাছে থেকে শুধুমাত্র তার জরায়ু ভাড়া নেওয়া হয় ফলে সন্তানের বায়োলজিকাল আইডেনটিটি থাকে সম্পূর্ণরুপে তার বাবা এবং মায়ের।
সারোগেসিতে যে সকল জটিলতা হতে পারে
সারোগেসিতে বেশ কিছু জটিলতাও আছে। সারোগেট মায়ের জন্য গর্ভ কালীন সমস্ত জটিলতা যেমন, এক্লাম্পসিয়া, উচ্চ রক্তচাপ, গর্ভকালীন ডায়াবেটিস ছাড়াও বিভিন্ন জটিলতা দেখা দিতে পারে। এসব জেনে বুঝেই সারোগেসিতে সম্মতি দিতে হয়। এছাড়া নিচে আলোচিত দুটি সমস্যা সারোগেসির জন্য বিশেষ বিবেচ্য।
মাল্টিপল বার্থ
সারোগেসিতে একের অধিক ভ্রূন প্রতিস্থাপন হওয়ার সম্ভাবনা থাকে, ফলে একের অধিক সন্তান জন্ম নেওয়ার সম্ভাবনা থেকে যায়। এছাড়াও আরো সেসকল সমস্যা থাকতে পারে তার মধ্যে লো-বার্থ ওয়েট, প্রিম্যাচিউর বার্থ, ও বিভিন্ন রকম স্বাস্থ্য সমস্যা ওতপ্রোতভাবে জড়িত।
ফার্টিলিটি ড্রাগস ব্যবহারের পার্শ্বপ্রতিক্রিয়া
সারোগেট মায়ের ডিম্বাশয়ে যাতে একাধিক ডিম্বাণু তৈরি হয় তার জন্য কিছু ফার্টিলিটি ড্রাগস ব্যবহার করা হয়। এগুলোর কিছু পার্শ্বপ্রতিক্রিয়া আছে। কিছু কিছু ক্ষেত্রে দেখা যায় ফার্টিলিটি ড্রাগগুলো দেহে Ovarian Hyper-Stimulation Syndrome (OHSS) সৃষ্টি করে। যার ফলে ফলে রক্ত জমাট বাধা সহ কিডনি ফেলিওর অথবা কখনো মৃত্যুর ঘটনা পর্যন্ত হতে পারে, তবে তার সম্ভবনা খুবই কম, তাই এটাকে ওভারলুক করা যেতেই পারে।
এছাড়াও সারোগেট মায়ের জেস্টেশনাল ডায়াবেটিস, উচ্চ রক্তচাপ, ব্লিডিং, কিংবা সিজারিয়ান সেকশন হতে পারে।
বানিজ্যিকভাবে সারোগেসি
একজন সারোগেসি মা যখন একটা নিদৃষ্ট পরিমান অর্থের বিনিময়ে নিজের গর্ভ ভাড়া দেন বা অন্য একজনের সন্তান ধারন করেন তখন সেটাকে বাণিজ্যিক সারোগেসি বলা হয়। এ ক্ষেত্রে সারোগেট মাদার পান অর্থ এবং বায়োলজিকাল বাবা-মা লাভ করেন সন্তান।
বাংলাদেশে এখনও আনুষ্ঠানিকভাবে সারোগেসি পদ্ধতিতে সন্তান জন্মদান চালু হয়নি তবে গোপনে কিছু কিছু সারোগেসির ঘটনা ঘটছে বলে গুঞ্জন রয়েছে। বৈধ না হওয়ায় বা সারোগেসি বিষয়ে এখনও পর্যন্ত কোন নীতিমালা না থাকায় অনেকে চলে যাচ্ছেন পাশ্ববর্তী দেশ ভারতে।
সারোগেসি পদ্ধতির ফলে অনেক নিঃসন্তান দম্পতি নিজেদের সন্তান পাওয়ার আনন্দ উপভোগ করতে পারছেন। যদিও অনেক দেশে সারোগেসি নিয়ে বিভিন্ন ধরনের আইন-কানুন রয়েছে, অনেক দেশে আবার এই চিকিৎসা পদ্ধতি নিষিদ্ধ। আবার কোন কোন দেশে শুধুমাত্র জেস্টেশনাল সারোগেসি বিদ্যমান।
সারোগেসি ছাড়াও আধুনিক যে পদ্ধতি নিয়ে গবেষনা চলছে
বিজ্ঞান কখনও থেমে থাকেনি, বিজ্ঞানের ধর্মই এগিয়ে চলা, সে হতে পারে নতুন পথ তৈরি করে অথবা পুরোন পথকে আরো প্রসস্থ করে। সেরকম ভাবেই গর্ভধারণ সংক্রান্ত জটিলতায় সারোগেসির চেয়েও নতুন ধরনের গর্ভধারণ নিয়ে যেসব গবেষণা চলছে, সে বিষয়ে কিছুটা ধারণা দেওয়ার চেষ্টা করা হয়েছে।
কৃত্রিম জরায়ুঃ
তথ্য বলছে দেহের বাইরে কৃত্রিম জরায়ুতে ভ্রূণ বর্ধন সফল হয়েছে। এখন পর্যন্ত যে আইন রয়েছে তাতে ১৪ দিনের বেশী দেহের বাইরে ভ্রূণ বর্ধণ করা যায় না। যদিও ২০১৭ সালেই আমেরিকার ফিলাডেলফিয়ার শিশু হাসপাতালে ভেড়ার ভ্রূণ ৪ সপ্তাহের বেশী সময় মাতৃগর্ভের বাইরে কৃত্রিম জরায়ুতে বাড়িয়ে তোলা সম্ভব হয়েছে।
প্রি-ম্যাচিউর শিশুদের বাচিয়ে রাখার জন্য এই পদ্ধতি ইনকিউবেটরের চেয়েও ভাল কাজ করে। শিশুদের জন্মগত ত্রুটি সার্জারীর মাধ্যমে সারিয়ে তুলে কৃত্রিম জরায়ুতে রেখে তাকে ম্যাচিউর করে তোলা হয়, তারপর প্রসবের ব্যবস্থা করা হয়।
এক্ষেত্রে কৃত্রিম প্লাসেন্টার মাধ্যমে বাচ্চার পুষ্টি সরবরাহ করা হয়, ECMO (Extracorporeal Membrane Oxygenator) -এর মাধ্যমে অক্সিজেন/কার্বন ডাই অক্সাইডের আদান প্রদান ঘটানো হয় এবং ডায়ালাইসিসের মাধ্যমে বর্জ্য নিষ্কাষণ সহ আরো যে সকল পদ্ধতির প্রয়োজন সেগুলোর সাহায্য নেওয়া হচ্ছে এই কর্মকান্ডে।
মাতৃগর্ভের পানি রক্ষার জন্য ল্যাক্টেটেড রিঙ্গার সল্যুশন, ইউটেরাসের জন্য কৃত্রিমভাবে এন্ডোমেট্রিয়াম (জরায়ুর ভিতরের আবরন) ইত্যাদি নিয়ে গবেষণা এখনও চলছে। যদিও প্রচলিত আইন-কানুন ও ধর্মীয় নিষেধাজ্ঞা বাধা হয়ে দাড়াচ্ছে এ সকলে কর্মকান্ডে তার পরেও গবেষণা থেমে নেই।
আই ভি জি (IVG, Invitro Gametogenesis):
মানুষের দেহ কোষে (Diploid) থাকে ৪৬ টি ক্রোমোসোম, আর শুক্রাণু অথবা ডিম্বাণুতে থাকে অর্ধেক সংখ্যক অর্থাৎ ২৩ (Haploid) করে ক্রোমোসোম। বিশেষ ধরনের কোষ অর্থাৎ শুক্রাশয় বা ডিম্বাশয়ে মিওটিক বিভাজনের মাধ্যমে এই শুক্রাণূ/ডিম্বাণু পুরুষ বা নারীর শরীরে উৎপাদিত হয়।
এখন দেহের যে কোন কোষেই কিন্তু সব ধরনের ইনফরমেশন বা তথ্য তার ক্রোমোসোমে লিপিবদ্ধ থাকে। এখন এই দেহকোষকে উজ্জীবিত করে (Stem cell transformation) তার থেকে শুক্রাণু/ ডিম্বাণু তৈরি করা যায়। ল্যাবোরেটরীতে মাইসের উপর এবং ২০২১ সালে বানরের উপর এটা সম্ভব হয়েছে, এখন শুধু সময়ের অপেক্ষা।
এতে আরেকটি সুবিধা রয়েছে, CRISPR পদ্ধতির মাধ্যমে জীনের ত্রুটি-বিচ্যুতি সারিয়ে তোলার পর নিষিক্তকরন করলে ত্রুটিহীন বাচ্চা উৎপাদন সম্ভব। এমনকি বার্ধক্যের জীন সরিয়ে দিয়ে দীর্ঘায়ু মানুষ তৈরি করা সম্ভব।
ডাঃ জন ঝাং (Dr. John Zhang) নামের একজন চাইনীজ বংশোদ্ভুত আমেরিকান বৈজ্ঞানিক এব্যাপারে অনেক এগিয়ে রয়েছেন। ডাঃ জন ঝাং তার ট্রিপ্লেট পারেন্টহুডে তিনজনের সম্মিলিত জীন দিয়ে বাচ্চা উৎপাদন করে দেখিয়েছেন যে, কিভাবে ত্রুটিযুক্ত মাইটোকন্ডিয়ার জীনকে বাইপাস করে ত্রুটিমুক্ত বাচ্চা উৎপাদন করা যায়।
উপসংহারঃ
কেউ কেউ বলছেন কৃত্রিম জরায়ু মেয়েদেরকে গর্ভধারণ থেকে নিষ্কৃতি দেবে, ফলে লিঙ্গ বৈষম্য দূর হবে। তবে স্বাবাভিক ভাবে বাচ্চা উৎপাদনের থেকে এই সকল বিকল্প পদ্ধতিতে সন্তান জন্মদিতে অনেক বেশী খরচ পড়বে। তাই প্রথমিক ভাবে ধরে নেওয়া যায় যে, শুধুমাত্র যাদের সন্তান প্রয়োজন তারাই শুধু এর মর্মার্থ বুঝতে পারবেন এবং সুবিধা নেবেন।
জীন, ফারটিলাইজেশন, প্রেগন্যান্সি, পারেন্টহুড নিয়ে গবেষনা উত্তোরোত্তর বৃদ্ধি পাচ্ছে। মানুষ তার ক্ষমতার সর্বশেষ প্রান্তে এখনো পৌছায়নি। সর্বশেষ প্রান্ত আছে কিনা, তাও আমাদের জানা নেই। ১৯৭৮ সালে প্রথম আই ভি এফ (IVF, In vitro fertilization) সফল্ভাবে সম্পন্ন হওয়ার পর মানবসভ্যতা রসাতলে গেল বলে চিৎকার করে গলা ফাটিয়েছিলো কিছু মানুষ।
চল্লিশ বছর কেটে গেছে এই বিষয়ে নোবেল প্রাইজ পেতে। অনেক আলোচনা, সমালোচনা, বাধা বিপত্তির পরে পরে এখন এটা সন্তান জন্মদানের জন্য একটা বহুল ব্যবহৃত পদ্ধতি। বিজ্ঞান তার নিজস্ব গতিতে চলছে এবং চলবে। এখন যতি তাড়াতাড়ি এটাকে স্বীকার করে সুবিধা নেওয়া যায় ততটাই মঙ্গল নয় কি?